Fingiendo enfermedades
Por complicado que resulte de creer, la simulación de enfermedades tanto mentales como físicas es algo que ha acompañado al personal sanitario desde hace ya muchos años. Uno de los trastornos facticios más conocidos es el síndrome de Munchausen.
El término ‘síndrome de Munchausen’, fue utilizado por primera vez por Asher en 1951. La elección del término se basó en la similitud entre las elaboraciones y deambulaciones (peregrinaciones) de estos pacientes y los viajes y anécdotas fantásticas, atribuidas al Barón Munchausen (1720-1979), que fueron reflejados en las crónicas del escritor y geólogo alemán exiliado, Rudolph Erich Raspe (1796).
¿Qué es el síndrome de Munchausen?
Dicho síndrome es un cuadro en el que los pacientes ingresan en hospitales a causa de enfermedades agudas simuladas, que se sustentan en relatos creíbles, y a menudo dramáticos, que más tarde resultan falsos. Las características clínicas más frecuentes incluyen cuadros simulados, mentira patológica y frecuentes cambios de lugar, etc.
Además, esta forma de trastorno facticio (denominado así por la simulación de síntomas) suele ir acompañado de una serie de factores que van a reforzar la sospecha del personal sanitario, especialmente, porque a menudo son ingresados en hospitales donde el personal tienen acceso a su historial médico. Un historial que como podéis imaginar está repleto de antecedentes por haber acudido en múltiples ocasiones a servicios de urgencias, ingresos hospitalarios y/ cirugía de repetición con altas precipitadas.
Si bien, hablar de Munchausen no es lo mismo que hablar de simulación estrictamente.
Entre el síndrome y la simulación
El rasgo fundamental que diferencia ambos conceptos es la motivación subyacente.
Mientras que en la simulación se pretende, conscientemente, conseguir algún objetivo claro (loable o no), en el síndrome de Munchausen la motivación es patológica, con un objetivo que no siempre resulta claro y que es, en todo caso, autodestructivo. Los dos cuadros comparten una ruta final común en el hecho de que los sujetos utilizan, en ambos casos, una combinación de mentira y de lesiones autoinfrigidas para engañar a los demás (habitualmente a los médicos). Pero, entonces, ¿cuál es la motivación ‘patológica’ de los pacientes con síndrome de Munchausen?
Desgraciadamente, esta motivación todavía no se conoce; es más probable que no exista una motivación única, común a todos los pacientes. Puede, incluso, que la motivación varíe en el tiempo en el mismo paciente. Los datos sugieren que el periodo de inactividad, que sigue a las pruebas practicadas en un hospital, puede generar un estado de tensión creciente que sólo se alivia cuando se engaña a otro nuevo grupo de médicos en un nuevo hospital. Por el contrario, la falta de atención o simpatía puede dar lugar a una alta voluntaria y a la búsqueda de alivio en otro lugar. Ahondando aún más, podemos afirmar que todos estos pacientes son marcadamente exhibicionistas, y que disfrutan enormemente mostrando sus cicatrices a cuantas personas sea posible.
Una de las
características más observadas en sujetos con síndrome de Munchausen es la búsqueda de atención. En casi todos los casos, el entorno infantil de estas personas ha sido desfavorable, lo que
les condiciona, de una forma o de otra, a utilizar los síntomas como medio de obtener atención. Digamos que aprende a relacionarse a través de la atención por sus síntomas y por la gravedad de los
mismos.
El síndrome de Munchausen por poderes
Una de las áreas más estudiadas en pacientes con este síndrome es la adicción a las drogas o el consumo de las mismas. Pues bien, parece ser que no se han encontrado evidencias en relación a que este tipo de personas presenten una comorbilidad con abuso de sustancias; lo que sí parece claro es que la comorbilidad va ‘por el camino’ de la presencia de otras psicopatologías asociadas.
No muy lejos del síndrome de Munchausen nos encontramos con otro que lleva su nombre: el síndrome de Munchausen por
poderes. Se trata de otro cuadro psiquiátrico severo y constituye, muy comúnmente, una forma de maltrato infantil en la que uno de los padres induce en el niño síntomas reales o
aparentes de enfermedad. La madre o el padre pueden simular síntomas de enfermedad en su hijo añadiendo sangre a su orina o heces, dejando de alimentarlo, falsificando fiebres, administrándole
secretamente fármacos que le produzcan vómito o diarrea o empleando otros trucos como infectar las vías intravenosas (a través de una vena) para que el niño aparente o en realidad resulte
enfermo.
Aunque con frecuencia los síntomas del niño no cuadran con la sintomatología típica de la enfermedad, remiten cuando el niño está en el hospital y reaparecen al llegar a casa y tampoco es de extrañar que uno de los progenitores esté implicado en el campo de la atención médica.
La simulación
Al margen de estos trastornos psiquiátricos, existen otras situaciones en que la persona simula padecer de algún mal, bien sea psicológico o físico. La situación más prototípica se ha convertido ya en un mito y es conocida por todo el mundo: simulación para cobrar seguros o engañar a las aseguradoras para obtener un beneficio económico.
La simulación es el intento deliberado y consciente acerca de una enfermedad o discapacidad con el fin de obtener un beneficio personal, pero a día de hoy no es considerado un
trastorno mental (Widows y Smith, 2005; APA, 2010). En definitiva, la simulación no aparece codificada como trastorno mental en ninguna de la
clasificaciones nosológicas y los psicólogos deben evitar referirse a la simulación como tal, aunque si pueden tratar de detectar este tipo de conductas fraudulentas.
Esta labor de detectar estas simulaciones no es tarea fácil dada la amplitud de trastornos que pueden ser simulados, así como el grado de especialización que alcanzan algunas personas en la
simulación de la sintomatología. Así, un grupo de trastornos que el psicólogo va a tener que distinguir para establecer un diagnóstico diferencial certero son los trastornos somatomorfos. ¿Qué son? Son trastornos caracterizados por la presencia de síntomas físicos que sugieren una enfermedad médica o física y
que no pueden explicarse completamente por la presencia de una enfermedad, ni atribuirse a los efectos directos de una sustancia o la presencia de otro trastorno mental.
Sin embargo, este tipo de trastornos se diferencian de la simulación principalmente por un motivo: no son voluntarios. Se incluye entre este tipo de trastornos el trastorno de ansiedad por enfermedad (antes llamado hipocondría), el trastorno dismórfico general, el trastorno por dolor o el trastorno por conversión, entre otros.
Tras múltiples investigaciones lo resultados encontrados fueron sorprendentes:
- En el ámbito forense la simulación oscila entre el 15% y el 17%.
- Los trastornos neuropsicológicos, como el traumatismo craneoencefálico, oscila entre el 11% y el 40%.
- La simulación de lesiones corporales entre un 20% y un 30%.
- Y la simulación de dolor o discapacidad, dependiendo de la modalidad, variaba entre un 20% y un 50%.
Además, las investigaciones reflejaron que algo sumamente interesante. En general, los datos indican que, en el contexto médico-legal, los patrones de simulación están más relacionados con la exageración de los síntomas, como el dolor, y la discapacidad, relacionada con trastornos y enfermedades físicas con la posibilidad de obtener incentivos económicos. La simulación de sintomatología psicopatológica tendría mayor incidencia en el ámbito forense o criminal, con el fin de reducir o evitar el pago de indemnizaciones, condenas y encarcelamientos. Eso sí, fuese en el ámbito que fuese, lo que se encontró es que aquellas personas que simulaban síntomas (físicos o psicológicos) tenían un talón de Aquiles: exageraban todos los síntomas.
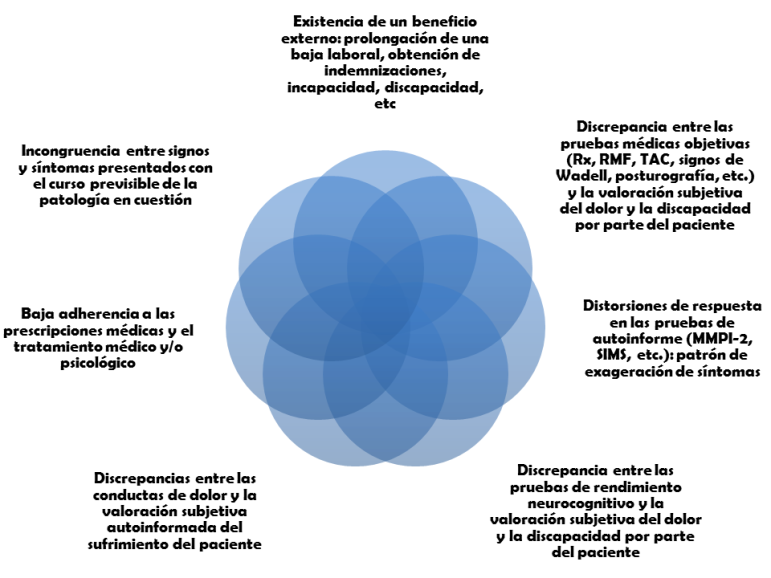
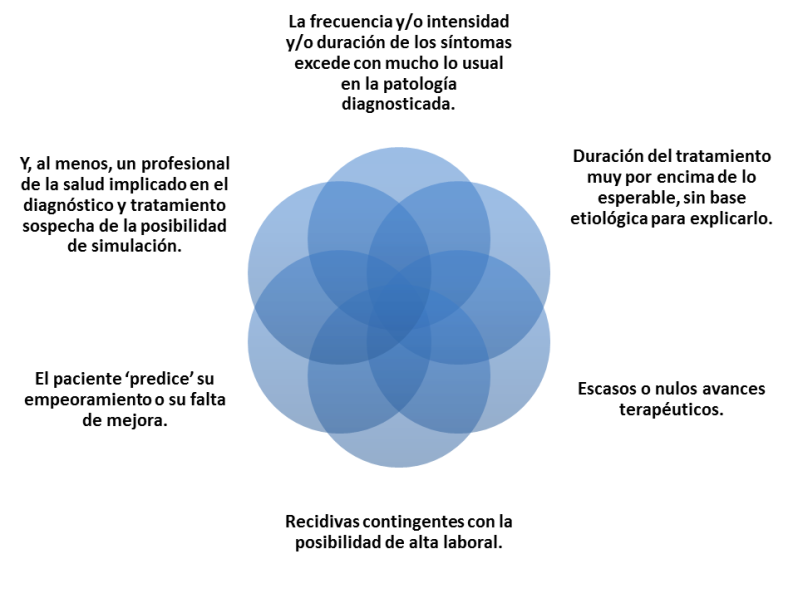
Para la detección de simuladores se realizó en España una guía de indicadores clínicos de sospecha de la simulación, ejecutada por Ordi et al., en 2008. Estos indicadores son trece y
se exponen a continuación:
Como se puede observar, la detección de simulación implica tener unos conocimientos extensos sobre la misma y, poco a poco, se va avanzando y trabajando por la implementación de herramientas o test que faciliten su detección en el ámbito legal y médico-sanitario.